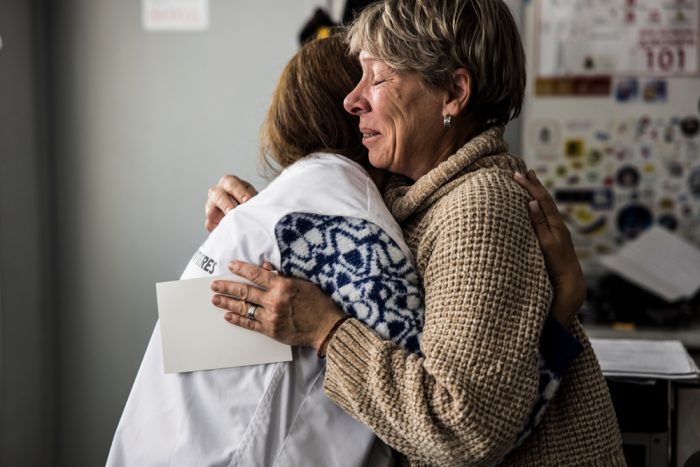
“Yo me sentí raro cuando me dijeron de venir al psicólogo porque decía que no estaba loco, pero a medida uno va llevando las sesiones se da cuenta que no es porque no está loco, sino porque necesita mejorar su salud mental”, dice Joel, un joven de 32 años que habita en La Lima, en el norte de Honduras. El año pasado, Joel llegó al centro de salud de La Planeta por unos “simples dolores de cabeza y mareos”. Para el personal médico, era una crisis de ansiedad que debía ser tratada por el profesional y con acompañamiento farmacológico.
Años atrás, Joel tuvo un accidente automovilístico tras el cual se fracturó varios huesos. A causa del dolor, se aferró a una inyección para aliviar los dolores. “No sabía que era un medicamento adictivo, que causaba dependencia. Llegué a usarlo por muchos años, me inyectaba entre 18 y 20 veces al día. Intenté quitarme la vida dos veces por culpa de eso, por la incapacidad de no poder dejarlo –el medicamento- y los malestares que sentía”, relata.
Elisa Lindo, psicóloga de nuestro equipo en el centro de salud de La Planeta, cuenta que este proceso con Joel refleja una evolución y avances en él tras un año de terapia.
“Algo muy importante es la adherencia, la disposición. Él está interesado en venir a las sesiones y con su medicación al día. Sigue las indicaciones que se dan tanto por la parte psicológica, como de la parte médica. Y luego el acompañamiento de su familia, que juega un papel importante como red de apoyo”
Elisa Lindo, psicóloga de nuestro equipo en el centro de salud de La Planeta
Acercando el acceso a la salud mental
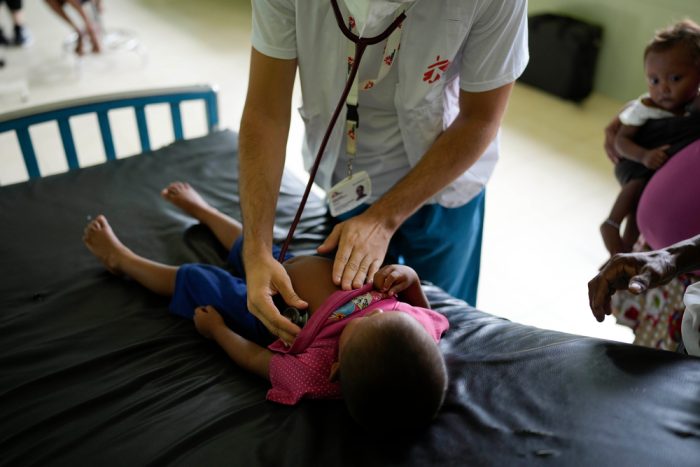
Honduras no cuenta con suficientes recursos en salud mental para atender a la población ni servicios para emergencias psiquiátricas. Solamente en la región de Cortés -norte de Honduras- se cuenta con tres psicólogos asistenciales para el sistema público. Es por ello que, desde hace varios años, nos comprometimos a mejorar el acceso de estos servicios a la población de Honduras. Nuestros equipos se enfocaron en el abordaje de primera ayuda psicológica y el seguimiento de pacientes.
Una de las estrategias de nuestro proyecto en San Pedro Sula y Choloma es reducir las brechas de acceso a la salud mental. Esto se realiza a través del programa mhGAP: una herramienta desarrollada por la Organización Mundial de la Salud. Consiste en la capacitación, acompañamiento y supervisión clínica de personal médico. Este acompañamiento ayuda a identificar y manejar casos de salud mental, con intervenciones psicosociales y la prescripción de medicamentos. En el último año, nuestro equipo capacitó a 15 profesionales de la medicina y enfermería en ocho centros de salud pública de la zona.
La doctora Sara Donaire, médica general del centro de salud de La Bueso, señala que estas formaciones han permitido indagar en la historia del paciente y no basarse únicamente en el diagnóstico. Nuestro equipo, integrado por cuatro psicólogos, trabaja con el personal sanitario en la promoción de los servicios de salud mental y en el abordaje psicoterapéutico y farmacológico a pacientes.
“A veces no nos enfocábamos en ver cómo viene el paciente, cómo habla, cómo actúa. Hemos visto que ha ayudado a muchas personas. Sin embargo, hay muchos retos como el acceso limitado a los medicamentos y el tabú que existe en la población. Muy pocas personas están dispuestas a hablar sobre problemas de salud mental, lo ven como brujería. Entonces es tratar de explicarles la importancia del acompañamiento en este tema”.
Sara Donaire, médica general del centro de salud de La Bueso.
Daniel Lean, psicólogo de nuestra organización, comenta que «este programa es importante porque en el país, a nivel de atención primaria, hay muy pocos servicios que puedan atender a una persona con necesidades mentales, trastornos psiquiátricos o situaciones psicosociales que estén viviendo. Son servicios a los que la población no puede acceder fácilmente, porque solo lo pueden hacer de forma privada o en un hospital especializado”.
A través de estas acciones, logramos reducir las brechas de acceso a la salud mental en estas comunidades. En 2022 brindamos 2.215 consultas de salud mental, cifra que duplicamos en 2023, alcanzando más de 4.430 atenciones a pacientes nuevos y de seguimiento. También logramos ampliar el acceso a los psicofármacos, seguros y que no crean dependencia, identificando diferentes puntos para la entrega de estos de manera gratuita.
“La depresión es el principal diagnóstico que vemos en las consultas, sin duda es el padecimiento de salud mental que más tratamos en la mayoría de las edades. Los otros son el estrés postraumático y las reacciones agudas al estrés. También identificamos padecimientos y trastornos psicóticos, que en su mayoría requieren de una atención más especializada pero su acceso no es fácil. Con este programa estamos acercando esa atención”, apunta Lean.
El testimonio de Joel confirma el avance: “Yo no creía en lo que era la salud mental, ni siquiera le tomaba la importancia. Al ver cómo fui mejorando y cómo fui sintiéndome cada vez mejor, le puedo decir que la salud mental es bastante importante”, reconoce.
En Honduras, la salud mental sigue siendo una necesidad desatendida. “Desde MSF enfatizamos que es urgente y necesario potencializar el servicio, implementar un sistema de cuidado psicológico de emergencia. También es importante priorizar el recurso humano en los hospitales y centros de salud públicos y no públicos, así como las formaciones, capacitaciones, supervisión clínica y acceso al tratamiento farmacológico”, concluye Lean.